Diagnosi e trattamento di un enterocele
Un enterocele è essenzialmente un’ernia vaginale in cui il sacco peritoneale contenente una parte dell’intestino tenue si estende nello spazio rettovaginale tra la superficie posteriore della vagina e la superficie anteriore del retto (Fig. 8). La tabella I mostra un sistema comunemente usato per classificare ogni sito di rilassamento pelvico. Dopo un’isterectomia, un enterocele può occasionalmente essere trovato anteriormente tra la parete posteriore della vescica e la parete anteriore della vagina.
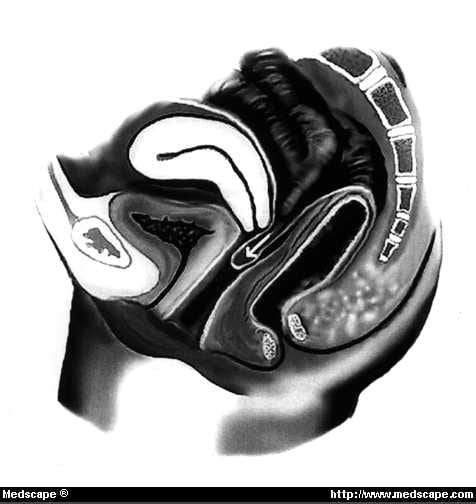
Figura 8. Diagramma dell’enterocele.
Gli enteroceli sono stati classificati in 4 categorie in base al meccanismo di acquisizione: congenito, iatrogeno, trazione e pulsione. Gli enteroceli congeniti sono estremamente rari e si verificano quando la fusione incompleta del setto rettovaginale lascia un cul-de-sac aperto. Gli enteroceli iatrogeni si verificano tipicamente in seguito a procedure che alterano l’asse vaginale, come quelle utilizzate per il trattamento dell’incontinenza urinaria da sforzo (per esempio, una procedura Burch o una sospensione vescicale al collo con ago). Il probabile meccanismo di un enterocele iatrogeno è una rotazione anteriore e verticale dell’asse vaginale che permette al cul-de-sac normalmente chiuso di aprirsi e diventare non protetto. L’incidenza dell’enterocele iatrogeno può raggiungere il 26% dopo le procedure di incontinenza. Molti studi, tuttavia, non danno alcuna indicazione sul fatto che un’isterectomia eseguita in precedenza possa aver dato origine a un piccolo enterocele che è stato successivamente esacerbato dalla rotazione anteriore dell’asse vaginale. L’enterocele iatrogeno può anche essere una complicazione di una precedente isterectomia in cui c’è stata un’inadeguata obliterazione del cul-de-sac. L’incidenza di enteroceli che richiedono un trattamento dopo un’isterectomia vaginale in una serie prospettica moderna non è stata riportata; tuttavia, in una serie prospettica del 1958, Hawksworth e Roux hanno riportato un’incidenza del 6,3% a 1 anno.
Gli enteroceli di trazione sono relativamente comuni e si trovano di solito in combinazione con il prolasso uterino, il cistocele e il rettocele. Il trattamento preferito è l’isterectomia vaginale con riparazione simultanea dell’enterocele, cistocele e rettocele. Infine, un enterocele da pulsione può verificarsi secondariamente a condizioni che causano un aumento cronico della pressione intra-addominale, come la tosse cronica o un grave sforzo fisico. Questi enteroceli possono essere abbastanza gravi da richiedere la sospensione della volta vaginale.
Diagnosi dell’enterocele
Gli enteroceli di solito non sono sintomatici finché non diventano così grandi da scendere a livello imenale. Una sensazione di trazione o un dolore lombare aggravato dalla prolungata posizione in piedi può anche verificarsi e può essere dovuto alla trazione di un’ovaia, delle tube di Falloppio o del mesentere del piccolo intestino all’interno dell’enterocele. Se i sintomi sono atipici o sproporzionati rispetto alle dimensioni dell’enterocele, si può inserire un pessario per accertare se i disturbi del paziente sono veramente legati al prolasso stesso. Se viene inserito un pessario e il dolore scompare o diminuisce significativamente, si può presumere che il dolore sia secondario al prolasso e che l’intervento chirurgico correggerebbe effettivamente il problema. Un pessario può anche essere inserito in una paziente che desidera una terapia conservativa. Esami vaginali periodici dovrebbero essere eseguiti per documentare la progressione del prolasso, e il trattamento chirurgico può essere istituito quando i sintomi lo giustificano. Nel paziente anziano c’è poca ragione di trattare un enterocele piccolo e minimamente sintomatico sulla base dell’idea che potrebbe progredire, poiché possono verificarsi le complicazioni iatrogene della dispareunia, dell’incontinenza da sforzo o del danno alle strutture locali.
Certi risultati oggettivi, tuttavia, indicano quando la chirurgia è la scelta migliore. Uno di questi risultati sono le ulcerazioni intrattabili della mucosa vaginale. Le ulcere mucose sospette dovrebbero essere sottoposte a biopsia per un possibile carcinoma. Anche se queste ulcere possono essere trattate con estrogeni topici, il sollievo è raramente completo. Un’altra condizione seria che richiede una terapia è l’ostruzione ureterale dovuta a un grave prolasso. La diagnosi di solito può essere fatta con un pielogramma endovenoso verticale (IVP) o un’ecografia renale. In questi casi, la funzione renale può essere persa se la riparazione non viene eseguita rapidamente.
Lo stenting ureterale è una procedura temporanea ragionevole fino a quando il prolasso può essere riparato. L’intervento chirurgico è richiesto anche quando l’ostruzione uretrale o i persistenti, grandi residui postvoidali, in presenza di un cistocele coesistente, provocano infezioni ricorrenti del tratto urinario. Una preoccupazione rara ma seria in un paziente anziano con un enterocele molto grande e tessuti atrofici è l’eviscerazione. Infine, si noti che l’età estrema non è una controindicazione assoluta alla chirurgia. A qualsiasi età, la chirurgia è indicata se la condizione cambia lo stile di vita e non può essere gestita in modo conservativo.
Per diagnosticare un enterocele, la parete vaginale anteriore dovrebbe essere sollevata con la lama inferiore di uno speculum di Graves per esporre l’apice vaginale e la parete vaginale posteriore. Un enterocele è solitamente visto come un rigonfiamento vaginale vicino all’apice della vagina, che poi sporge distalmente, mentre un rettocele è tipicamente una protrusione isolata appena prossimale al corpo perineale. Se, dopo aver esaminato il paziente in posizione litotomica, non è chiaro se esiste un enterocele, chiedere al paziente di stare in piedi con una gamba su uno sgabello corto e ripetere l’esame fisico. Mettere un dito nel retto e un altro dito nella vagina, e palpare per un ispessimento o un allargamento del setto rettovaginale mentre il paziente si abbassa al massimo.
Gestione dell’enterocele
La terapia non chirurgica è solitamente riservata ai pazienti con sintomi minimi, ai pazienti che desiderano avere altri figli nel prossimo futuro, o ai pazienti che sarebbero candidati a un intervento chirurgico ad alto rischio. L’opzione non chirurgica più importante per il trattamento degli enteroceli è l’uso di uno dei vari pessari disponibili. Il trattamento con un pessario richiede la conoscenza di una varietà di pessari e prove persistenti fino a trovare quello giusto. Dopo che il pessario corretto è stato identificato, il paziente deve essere istruito a rimuoverlo, pulirlo e reinserirlo, su base regolare. Molte pazienti in questo gruppo hanno anche un grande iato urogenitale, e il pessario può non rimanere in posizione. Una perineorrafia e una riparazione del rettocele distale possono essere eseguite con requisiti minimi di anestesia e possono consentire al pessario di rimanere in posizione.
Inversamente, in alcune donne, l’introito è così piccolo che la paziente ha difficoltà a posizionare e rimuovere il pessario. Nella nostra esperienza, molte pazienti anziane non sono abili nell’inserire e mantenere un pessario e, quindi, la loro soddisfazione con questo trattamento è scarsa. Inoltre, complicazioni a lungo termine come erosioni nella mucosa vaginale o nelle strutture adiacenti possono verificarsi se il pessario è troppo grande, posizionato in modo inappropriato, o non rimosso per lunghi periodi di tempo. Procedure chirurgiche definitive con minore morbilità e requisiti minimi di anestesia, come la colpocleisi, possono anche essere eseguite in pazienti appropriate, cioè quelle che non desiderano più avere rapporti sessuali.
Gli obiettivi della riparazione di un enterocele sono gli stessi di qualsiasi procedura di ernia: riduzione del sacco erniario e chiusura del difetto. Un gran numero di enteroceli si verifica dopo l’isterectomia, in genere quando non è stata eseguita l’obliterazione del cul-de-sac e la riapprossimazione vaginale delle strutture di supporto. Una buona sospensione vaginale e l’obliterazione del cul-de-sac sono profilattiche e dovrebbero prevenire la successiva comparsa di un enterocele.
Una volta identificato un enterocele, i 4 principi della riparazione dell’enterocele, come enumerati da Nichols e Randall, sono: (1) identificare l’enterocele e la probabile eziologia con un’attenta valutazione preoperatoria; (2) mobilizzare o obliterare il sacco enterocele; (3) occludere il sacco con una legatura di sutura il più alta possibile; e (4) chiudere il difetto dell’ernia fornendo supporto sotto il sacco erniario e ripristinare il normale asse vaginale.
La riparazione di un enterocele tramite un approccio addominale è raramente necessaria, a meno che non venga eseguita con altre procedure addominali. Quando è necessario, tuttavia, come durante un’isterectomia addominale o una sacrocolpopessi, il cul-de-sac può essere chiuso in 1 o 2 modi. L’approccio Halban comporta il posizionamento di suture permanenti in modo sagittale continuo appena sotto il peritoneo, iniziando dalla parete posteriore della vagina, procedendo verso il cul-de-sac e poi continuando verso la parete anteriore del retto (Fig. 9). Si tratta essenzialmente di una chiusura verticale a cordoncino. Le suture laterali dovrebbero essere circa 1 cm mediale agli ureteri, per minimizzare l’angolazione. L’approccio Halban è spesso preferito perché il corso degli ureteri è interessato in modo minimo.
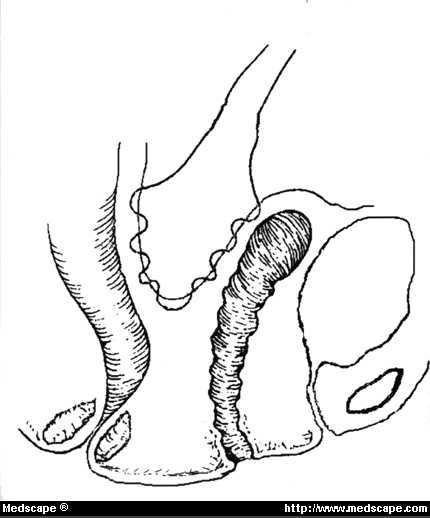
Figura 9. Vista sagittale della riparazione dell’enterocele di Halban (cordone ombelicale verticale). Questo tipo di chiusura del cul-de-sac impedisce la formazione dell’enterocele con un effetto minimo sugli ureteri.
In alternativa, una riparazione Moschcowitz può essere utilizzato per obliterare il cul-de-sac mettendo più suture orizzontali purse-string inizio distalmente (in profondità nel cul-de-sac) e procedendo prossimalmente. Bisogna fare attenzione a non ostruire gli ureteri (tirandoli medialmente) o entrare nel retto. Per aggiungere forza alla chiusura, i resti dei legamenti uterosacrali dovrebbero essere cuciti insieme sulla linea mediana, se possono essere identificati. Quando un enterocele coesiste con un cistocele, un rettocele o un prolasso della volta, l’enterocele viene solitamente riparato per primo.
Per riparare un enterocele per via vaginale, la mucosa vaginale sovrastante l’enterocele viene aperta e il sacco enterocele viene sezionato delicatamente. La dissezione è di solito lenta e noiosa, soprattutto nel sito della cuffia vaginale. Una volta sufficientemente libero, il sacco può essere accuratamente aperto e il contenuto del piccolo intestino può essere sostituito nell’addome. Il sacco enterocele aperto viene chiuso utilizzando materiale di sutura permanente per fare 2 suture sequenziali a cordoncino. Il sacco ridondante viene resecato.
Purtroppo, abbiamo visto vescica ridondante, intestino tenue e retto tutti erroneamente identificati come “il sacco” e successivamente aperti. In molti casi, siamo in grado di sezionare il sacco completamente dalla mucosa vaginale senza aprirlo. Il sacco dell’ernia può quindi essere ridotto in modo sicuro nell’addome, e il difetto dell’ernia può essere chiuso mettendo 2 suture a cordoncino, una sopra l’altra, incorporando i resti uterosacrali, la parete superficiale della vescica e il retto insieme sotto il sacco (Fig. 10). I morsi superficiali devono essere presi per garantire che le suture non entrino nel lume della vescica o del retto. Se si ottiene un buon acquisto nei legamenti uterosacrali, queste suture possono essere utilizzate per aiutare a sostenere la cuffia vaginale, se lo si desidera. La cistoscopia deve essere eseguita dopo la somministrazione endovenosa di carminio indaco per assicurare la pervietà terale.
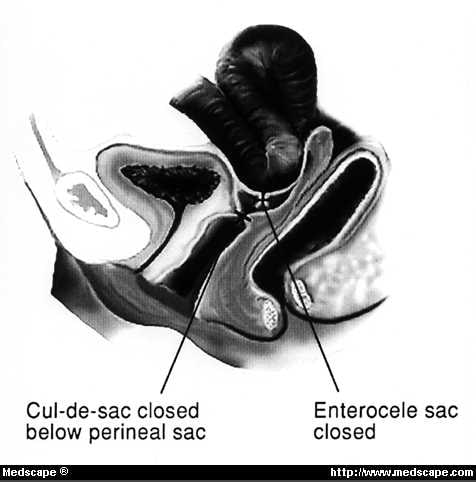
Figura 10. Trattamento transvaginale dell’enterocele. Il sacco peritoneale è legato e resecato con il difetto fasciale chiuso sotto di esso.
Infine, la mucosa vaginale in eccesso viene tagliata e la chiusura viene eseguita con una sutura assorbibile 2-0. È importante non scorciare la vagina, altrimenti può verificarsi una dispareunia. Si noti che una riparazione dell’enterocele non correggerà il prolasso della volta vaginale. Questo richiede una delle procedure progettate specificamente per quello scopo.
Anche se la riparazione dell’enterocele è comunemente eseguita, esistono pochi studi a lungo termine della procedura. Raz e colleghi hanno riportato un tasso di guarigione dell’82% in 49 pazienti sottoposte a semplice riparazione dell’enterocele e un tasso di guarigione del 96% in 25 pazienti con prolasso della volta concomitante, con un follow-up medio di 15 mesi. Symmonds e colleghi hanno riportato un tasso di guarigione dell’89% in 160 pazienti utilizzando una tecnica simile. Phaneuf ha riportato un tasso di guarigione del 90% in 91 pazienti in uno studio del 1953. Nel complesso, il tasso di ricorrenza dell’enterocele sembra essere di circa il 10% nella maggior parte delle serie.
Le complicazioni chirurgiche maggiori sono rare e consistono in lesioni ureterali (1,4%), lesioni vescicali (1,4%), incarcerazione intestinale (1,4%), e infine, le complicazioni postoperatorie molto rare di lesioni intestinali o rettali (0%) ed eviscerazione (0%). Complicazioni sintomatiche come la dispareunia possono verificarsi a causa di uno scorcio vaginale o di un calibro vaginale inadeguato.
0 commenti