John J. Chen, MD, PhD; Ryan M. Tarantola, MD; Christine N. Kay, MD; Vinit B. Mahajan, MD, PhD
Updated by Jason P. Kam, MD,
originalmente publicado: 30 de Agosto de 2011
actualizado: 14 de Setembro, 2016
Queixa do chefe: Luzes rodopiantes e intermitentes
História da Doença Presente
Uma mulher de 57 anos de idade apresentada na clínica de Oftalmologia da UIHC queixando-se de fotocópias centrais bilaterais nos últimos dois anos. Sofria de síndrome de Sjogren e artrite inflamatória e era actualmente tratada com prednisona e metotrexato. Foi previamente tratada com hidroxicloroquina (Plaquenil) 200mg bid (6,5mg/kg) durante 10 anos, o que foi interrompido um ano antes da apresentação.
P>História Ocular Passada: Nenhum
História Médica: Síndrome de Sjogren e artrite inflamatória, taquicardia supraventricular, ansiedade, depressão, doença da úlcera péptica
Medicamentos: prednisona, metotrexato, amitriptilina, ranitidina, estradiol, tizanidina, diltiazem, Restasis
Allergias: codeína, droperidol
História familiar: doenças cardíacas, artrite, cancro
História social: álcool ocasional mas sem uso de tabaco ou drogas intravenosas.
Revisão de sistemas:
Visão turva, halos, olho seco, boca seca, refluxo gastroesofágico, dores articulares
EXAMINAÇÃOOCULAR
Acuidade visual
- Olhar direito (DO): 20/30
- olho esquerdo (OS): 20/25
Pupilas: Reativa à luz em cada olho de 5 mm no escuro a 2 mm na luz. Sem defeito pupilar relativo aferente (RAPD).
Movimentos extra-oculares: Completo, ambos os olhos (OU)
Campos visuais de confronto: OU cheio
Pressão intra-ocular
- OD: 15 mmHg
- OS: 15 mmHg
Externo
Exame de lâmpadas de fenda
- ul>
- Li>Cornea: normal
- Cornea: claro, sem verticillata
Conjunctiva/Sclera: normal
câmara interior: profunda e silenciosali>Iris: normalli>Lente: 1+ NSli>Vitreous: normal
Exame de fundo dilatado
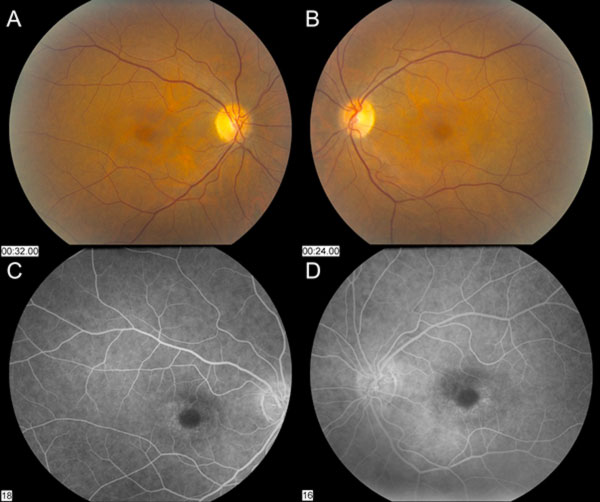
Os nervos ópticos pareciam saudáveis com um 0.3 rácio chávena/disco. Houve uma ligeira despigmentação paracentral da RPE na mácula que poupou o Fóvea OU central. Os vasos e o exame periférico eram OU normal (Figura 1). Não houve descolamento posterior de vítreo, lágrimas de retina, ou descolamentos de retina.
Testes auxiliares
Figura 1: Fotos do fundo demonstram uma ligeira despigmentação paracentral da RPE que poupa a fóvea central tanto no olho direito (A) como no esquerdo (B). A angiografia de fluoresceína mostra uma hiperfluorescência parafoveal OU (C e D).
caption> Figura 1: As fotos do fundo demonstram uma ligeira despigmentação paracentral da RPE que poupa o fóvea central tanto no olho direito (A) como no esquerdo (B). A angiografia de fluoresceína mostra a hiperfluorescência parafoveal OU (C e D). (clique na imagem para maior resolução)
br>
>br>
>br>
Diagnóstico: A toxicidade da retina induzida por hidroxicloroquina
Cloroquina (CQ) e hidroxicloroquina (Plaquenil) (HCQ) são utilizadas há muitos anos, inicialmente para o tratamento da malária, mas agora mais frequentemente para o tratamento de doenças inflamatórias como a artrite reumatóide e o lúpus. É agora considerado para novas aplicações de doenças em diabetes, doenças cardíacas e terapias adjuvantes do cancro .
A cloroquina e a hidroxicloroquina pertencem ambas à família das quinolonas e partilham indicações clínicas e efeitos secundários semelhantes, incluindo a toxicidade da retina. A toxicidade da retina induzida pela cloroquina foi descrita pela primeira vez em 1959 e os efeitos tóxicos da retina da hidroxicloroquina foram descritos mais tarde em 1967. A hidroxicloroquina tem uma toxicidade significativamente menor para a retina e substituiu largamente a cloroquina como tratamento de doenças inflamatórias. Infelizmente, os danos da retina provocados por estes medicamentos são em grande parte irreversíveis, pelo que é fundamental detectar precocemente a toxicidade da retina na esperança de limitar a extensão da perda visual.
Sinal/Sintomas
As manifestações oculares da hidroxicloroquina incluem verticillata da córnea e toxicidade da retina. Verticillata são depósitos de córnea de sais no interior do epitélio corneal. Esta condição não causa sintomas e é reversível com a cessação da medicação. O achado de verticillata córnea não apresenta qualquer correlação com a toxicidade da retina e não é uma indicação para parar a medicação. A marca da toxicidade da hidroxicloroquina é a retinopatia pigmentar bilateral. Pacientes com resultados iniciais na retina são frequentemente assintomáticos, apesar de terem escotomas paracentrais subtis. Mais tarde na doença, os doentes podem desenvolver uma maculopatia bilateral dos olhos do touro, caracterizada por um anel de despigmentação do epitélio do pigmento da retina (RPE) na mácula, poupando a fovea, que é frequentemente acompanhada por escotomas paracentrais e centrais . A toxicidade da hidroxicloroquina em fase terminal leva à generalização do RPE e atrofia da retina com perda da visão central, visão periférica, e visão nocturna. Estudos recentes mostraram que pacientes de ascendência asiática desenvolvem danos iniciais numa distribuição extramacular mais periférica perto das arcadas, mais frequentemente na região inferotemporal com os correspondentes defeitos de campo superonasais. Os pacientes afro-americanos e hispânicos apresentam um padrão predominantemente paravoverdeal semelhante ao dos súbditos europeus.
Alterações do fundo da biomicroscopia, incluindo a maculopatia ocular do touro, são indicativas de toxicidade da retina induzida por hidroxicloroquina bastante avançada, que é em grande parte irreversível apesar da cessação da medicação. A deterioração contínua da função visual pode ocorrer após a descontinuidade da hidroxicloroquina, possivelmente devido à lenta desobstrução da retina e sistemicamente. O rastreio é importante na detecção precoce da toxicidade da retina antes de alterações funduscópicas notáveis, a fim de limitar a quantidade de perda visual. A visão central pode ser preservada se os danos forem reconhecidos antes de haver alterações no epitélio do pigmento da retina (RPE).
Mecanismo
O mecanismo de CQ e HCQ é mal compreendido. As moléculas ligam-se à melanina do RPE causando alterações metabólicas e efeitos tóxicos. Os depósitos afectam a retina externa, a camada fotorreceptora, e o RPE, mas preservam a retina interna.
Prevalência
P>Pese embora se pense que a toxicidade da retina hidroxicloroquina é rara, estudos recentes sugerem que pode ter uma prevalência mais elevada do que anteriormente reconhecida. Um grande estudo examinando pacientes com mais de 5 anos de uso de HCQ foi avaliado com 10-2 campos visuais ou tomografia de coerência óptica de domínio espectral (TOC SD). A prevalência global de toxicidade neste grupo foi de 7,5% com uma grande variação na dose diária e duração de utilização. Para além deste ponto, o risco aumenta acentuadamente para 20% após 20 anos. O risco é menor com uma dose mais baixa, no entanto, não existe uma dose verdadeiramente segura para uma maior duração de utilização.
Outro estudo de 4000 doentes encontrou uma prevalência de 6,8/1000 doentes . Os factores de risco que aumentam a probabilidade de retinopatia por hidroxicloroquina incluem dose diária, dose cumulativa, doença renal ou hepática, idade, e doença retiniana anterior . Uma dose diária de >6,5mg/kg (peso corporal ideal) coloca os doentes em maior risco, mas uma dose diária abaixo deste nível não impediu o doente de desenvolver toxicidade após muitos anos de tratamento. Uma dose cumulativa de >1000g de hidroxicloroquina ou 460g de cloroquina era provavelmente o maior factor de risco, que era normalmente atingido após 5-7 anos de uma dose típica. No entanto, houve relatos de casos de doentes com toxicidade por hidroxicloroquina logo 1,9 meses após o início do tratamento .
| Dose diária | |
|
CQ |
|
|
Duração de utilização >/td>>>p>>>5 ano; nenhum outro factor de risco |
|
| p>Tamoxifen use | |
| p> Doença macular/td>>>p>p>Suscetibilidade à toxicidade aumentada/td> | |
| p>Age>/td>>>>p> Nenhuma associação significativa entre a idade e o risco de toxicidade | |
| p> Doença hepática/td>>>p> Nenhuma associação clara entre doença hepática e toxicidade/td> | |
| p>Genetics |
Sem associação clara com factores genéticos e toxicidade |
O risco mais crítico de toxicidade é a dose diária excessiva por peso . A dose >5,0mg/kg aumenta o risco de toxicidade. A duração da utilização é também um factor de risco crítico. Recomendações anteriores em 2011 notaram que a dose cumulativa (dose diária x duração em anos) era um indicador de risco, contudo a avaliação mais precisa é com base na duração da utilização em relação à dose diária por peso real, como se vê na figura abaixo. Outra alteração em relação às recomendações de 2011 foi que o peso real era melhor do que o peso ideal para o cálculo da dose e o risco mais baixo era alcançado com doses 5 mg/kg de peso real .
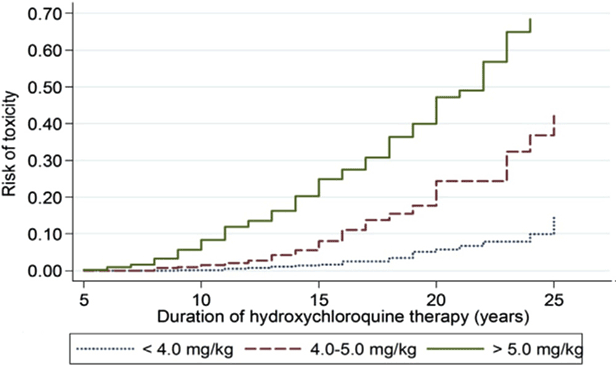
Figure 6: Esta é uma curva de Kaplan Meier mostrando o risco cumulativo de retinopatia ao longo do tempo, com diferentes níveis de utilização de hidroxicloroquina (HCQ). Quando a utilização está entre 4,0 e 5,0 mg/kg, o risco é muito baixo nos primeiros 5 a 10 anos, mas aumenta acentuadamente a partir daí. Reproduzido a partir de Melles e Marmor, 2014
HCQ é limpo pelos rins e assim a doença renal aumenta o risco de toxicidade. Portanto, tanto a dosagem como a frequência de rastreio podem precisar de ser ajustadas. O uso de Tamoxifen (utilizado no tratamento do cancro da mama) aumenta o risco de toxicidade em cerca de 5 vezes) . O mecanismo desta ligação não é compreendido. Os doentes com doença retiniana subjacente podem estar em maior risco de toxicidade, mas nenhum dado específico o confirmou. Contudo, a maculopatia torna mais difícil a implementação e interpretação do rastreio.
Orientações de rastreio
A Academia Americana de Oftalmologia (AAO) forneceu recentemente recomendações revistas de rastreio que incorporam novos avanços na tecnologia, permitindo a detecção mais precoce da doença em 2016.
| p>Timeline | p>Testes auxiliares/th> | |
|---|---|---|
| p>Testes de linha de base>/th> | p>Within first year of uso | p>Campos visuais e TCO SD se a maculopatia está presente>/td> |
Baseline Examination: Todos os pacientes devem ter um exame oftalmológico de base no primeiro ano após o início da terapia de HCQ ou CQ com avaliação exaustiva do factor de risco e exame de fundo da mácula para excluir a doença subjacente. Recomenda-se o campo visual da linha de base e a TOC SD se estiverem presentes anomalias (por exemplo, lesões maculares, glaucoma, etc.) que possam afectar os testes de rastreio.
Rastreio anual: O risco de toxicidade é raro nos primeiros anos de tratamento com HCQ e CQ. Na ausência de factores de risco importantes, o rastreio pode ser adiado por 5 anos. A toxicidade desenvolve-se lentamente e um exame anual após o ano 5 é suficiente. O rastreio mais cedo é recomendado para doentes com qualquer um dos factores de risco anteriormente mencionados. Os exames anuais de rastreio incluem biomicroscopia, tomografia de coerência óptica automatizada de campo visual 10-2 e domínio espectral (SD-OCT) com autofluorescência de fundo opcional (FAF) e/ou electroretinograma multifocal (mfERG), conforme necessário.
Humphrey Visual Field 10-2 é sensível à detecção de defeitos subtis do campo visual paracentral e é recomendado durante todas as visitas de rastreio. Recomenda-se a realização de testes SITA com parcelas de desvio padrão. São necessários padrões de teste mais amplos 24-2 ou 30-2 para doentes asiáticos devido à possibilidade de manifestações extra-maculares de toxicidade. Os grandes padrões de teste só testam 4 pontos de forma centralizada. Não foi feita qualquer menção a testes tanto de 10-2 como de grandes padrões de teste nas directrizes da AAO para doentes asiáticos.
SD-OCT: Ao contrário da tomografia de coerência óptica no domínio do tempo, SD-OCT tem a resolução de detectar o desbaste localizado da retina na região parafoveal. No SD-OCT, a perda ou desbaste da camada fotorreceptora parafoveal e perifoveal e a ruptura focal das laminações do segmento externo são consistentes com a toxicidade . Estas alterações no SD-OCT podem ser vistas antes da presença de anomalias funduscópicas. As varreduras de ângulo mais largo ou varreduras através das arcadas vasculares são importantes para os olhos asiáticos .
Testes úteis adicionais
Electroretinograma multi-focal (mf-ERG): Este teste permite a detecção de depressão parafoveal localizada ou extramacular em retinopatia precoce . Este tem sensibilidade semelhante aos campos visuais e pode fornecer confirmação objectiva de suspeita de perda de campo paracentral.
Autofluorescência de Fundo (FAF): A toxicidade precoce da hidroxicloroquina também pode ser detectada na autofluorescência como um aumento do anel de sinal dentro das regiões parafoveais e extramaculares, o que é indicativo de disfunção fotoreceptor e de disfunção RPE. Uma doença mais avançada levará à perda de autofluorescência dentro destas regiões devido à perda de fotoreceptor e RPE, muitas vezes com hiperfluorescência circundante.
Testes não recomendados: Directrizes recentes recomendam apenas contra a biomicroscopia, fotografia de fundo, tomografia de coerência óptica de domínio temporal, angiografia fluorescente, electroretinograma de campo completo, grelha Amsler, teste de visão a cores, e electro-oculograma . Pensa-se que todos estes testes têm uma sensibilidade inadequada para detectar a toxicidade HCQ/CQ numa fase suficientemente precoce para evitar uma perda significativa da visão.
Em resumo, a toxicidade da retina induzida por hidroxicloroquina é provavelmente mais prevalecente do que se pensava anteriormente. Uma vez considerada segura a uma dose diária de <6,5mg/kg/dia , estudos mais recentes mostram que muitos anos de tratamento com hidroxicloroquina numa “dose segura” ainda podem conduzir a toxicidade . Directrizes mais recentes afirmam que a dose diária >5mg/kg de peso real/dia pode levar à toxicidade. A toxicidade da retina é irreversível e pode progredir após a cessação da hidroxicloroquina, pelo que a despistagem precoce é importante para limitar a potencial perda de visão. Recomenda-se o rastreio de linha de base e o rastreio anual após cinco anos. As modalidades de teste auxiliares, tais como SD-OCT, mfERG, e autofluorescência fornecem ferramentas de rastreio sensíveis que complementam a 10-2 HVF na detecção da toxicidade precoce da hidroxicloroquina.
Antecedentes clínicos completos e curso
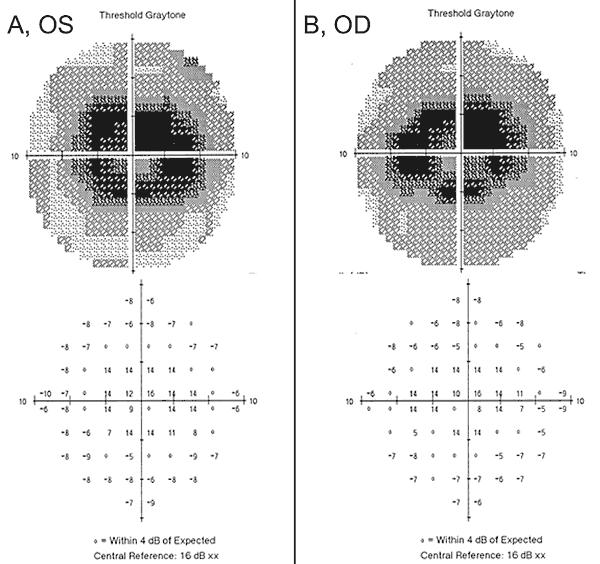
O nosso paciente destaca algumas das novas descobertas na toxicidade da retina hidroxicloroquina, incluindo a importância do rastreio precoce com os instrumentos adequados acima descritos, a falta de sensibilidade de alguns dos testes desactualizados, e o potencial de agravamento apesar da cessação da medicação ofensiva. Quando a nossa paciente apresentou inicialmente as auréolas e a luz oscilante a um fornecedor externo, ela tinha acuidade visual normal e nenhum defeito na grelha Amsler, nos testes de visão colorida, ou no exame de fundo dilatado. Além disso, as suas 24-2 HVF um ano antes demonstraram alterações paracentrais não específicas e foram consideradas completas. Um ano mais tarde, foi obtida uma 10-2 HVF que mostrou densos escotomas paracentrais bilaterais (Figura 2), apesar da acuidade visual normal, da grelha Amsler, e dos testes de visão a cores. Após a detecção dos defeitos do campo visual, a hidroxicloroquina foi parada. Estava a tomar hidroxicloroquina > 5,0 mg/kg/dia com uma duração de 10 anos com uma dose cumulativa de 1460g, o que a colocava em maior risco de toxicidade da retina de hidroxicloroquina.
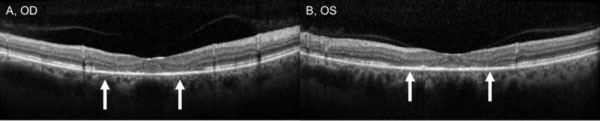
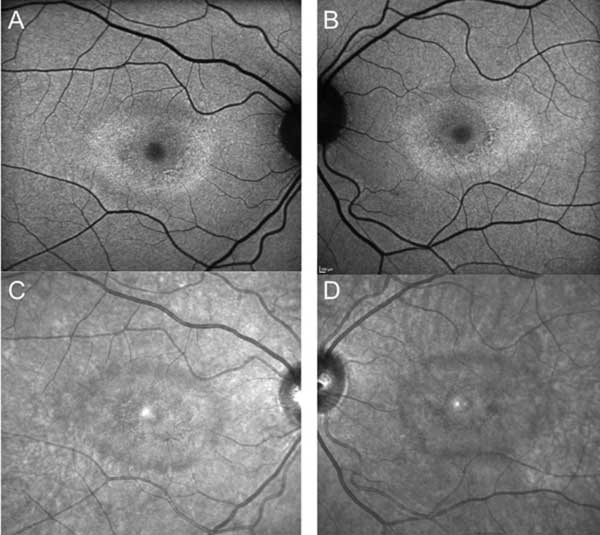
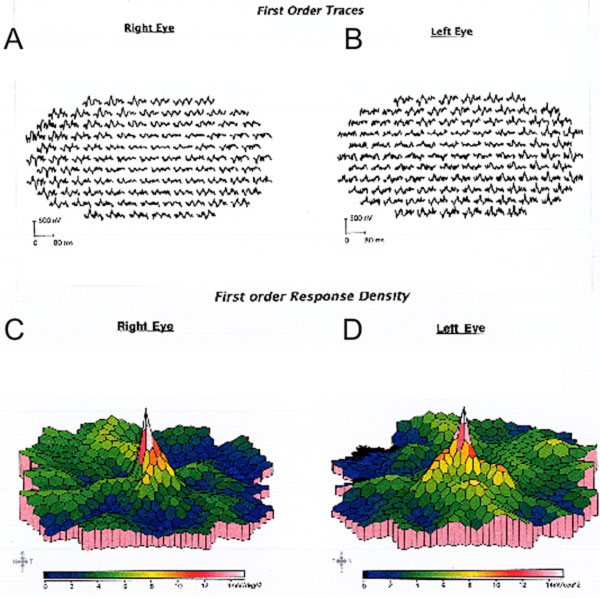
Apesar da cessação da hidroxicloroquina, o seguimento de um ano revelou um ligeiro agravamento da acuidade visual para OD 20/30 e OS 20/25, com novas anomalias na grelha de Amsler e défices nos testes de visão cromática. A despigmentação parafoveal RPE subtil podia ser vista na biomicroscopia, que foi realçada pela hiperfluorescência na angiografia de fluoresceína (Figura 1). Repetir o teste 10-2 HVF demonstrou os escotomas paracentrais densos. O SD-OCT mostrou perda da junção parafoveal interna/externa do segmento, afinamento da camada nuclear parafoveal externa, e perda da depressão foveal normal, característica da toxicidade da retina hidroxicloroquina (Figura 3). A autofluorescência mostrou um anel de hiper-autofluorescência na região parafoveal correspondente a danos no fotorreceptor e disfunção RPE (Figura 4). O MfERG demonstrou uma diminuição central do sinal em ambos os olhos (Figura 5). O nosso paciente demonstra a importância de utilizar as novas ferramentas de rastreio recomendadas para a detecção precoce da toxicidade da hidroxicloroquina. 10-2 HVF, SD-OCT, autofluorescência, ou mfERG podem ter detectado a toxicidade da retina hidroxicloroquina no dia em que apresentou sintomas e possivelmente mais cedo, limitando potencialmente a quantidade de perda visual.
Diagnóstico diferencial
- degeneração macular relacionada com a idade
- distrofia central coróide areolar
- doença de Stargardt
- cone-distrofia da haste
- distrofia anular concêntrica benigna
RECOMENDAÇÃO REALIZADA
ul> Rastreio anual precoce para doentes que tenham factores de risco para desenvolver toxicidade por hidroxicloroquina. |
SIGNS
Factores de risco:
/li> |
- Tehrani R, Ostrowski RA, Hariman R, Jay WM: Toxicidade ocular da hidroxicloroquina. Semin Ophthalmol 2008, 23(3):201-209.
- Marmor MF, Kellner U, Lai TY, Lyons JS, Melles RB, Mieler WF: Recomendações sobre o rastreio da cloroquina e da retinopatia por hidroxicloroquina (Revisão 2016). Ophthalmology 2016, 123:1386-1394.
- Melles RB, Marmor MF. O risco de retinopatia tóxica em doentes em terapia com hidroxicloroquina a longo prazo. JAMA Ophthalmol 2014;132:1453-60.
- Bernstein HN: Segurança ocular da hidroxicloroquina. Ann Ophthalmol 1991, 23(8):292-296.
li>Hobbs HE, Sorsby A, Freedman A: Retinopatia após terapia com cloroquina. Lancet 1959, 2(7101):478-480.li>Shearer RV, Dubois EL: Alterações oculares induzidas pela terapia com hidroxicloroquina (plaquenil) de longa duração. Am J Ophthalmol 1967, 64(2):245-252.li>Gass JDM: atlas estereoscópico de doenças maculares : diagnóstico e tratamento, 4ª edn. St. Louis: Mosby; 1997.li>Melles RB, Marmor MF. Retinopatia pericentral e diferenças raciais na toxicidade da hidroxicloroquina. Oftalmologia 2015;122:110-6.
li>Wolfe F, Marmor MF: Taxas e preditores de toxicidade da retina hidroxicloroquina em doentes com artrite reumatóide e lúpus eritematoso sistémico. Arthritis Care Res (Hoboken) 2010, 62(6):775-784.li>Marmor MF, Kellner U, Lai TY, Lyons JS, Mieler WF: Recomendações revistas sobre o rastreio da cloroquina e da retinopatia por hidroxicloroquina. Oftalmologia 2011, 118(2):415-422.li>Lyons JS, Severns ML: Detecção precoce da toxicidade da retina de hidroxicloroquina, melhorada pela análise da relação anelar da electrooretinografia multifocal. Am J Ophthalmol 2007, 143(5):801-809.li>Yam JC, Kwok AK: Toxicidade ocular da hidroxicloroquina. Hong Kong Med J 2006, 12(4):294-304.li>Michaelides M, Stover NB, Francis PJ, Weleber RG: Toxicidade da retina associada à hidroxicloroquina e à cloroquina: factores de risco, rastreio, e progressão apesar da cessação da terapia. Arch Ophthalmol 2011, 129(1):30-39.li>Chen E, Brown DM, Benz MS, Fish RH, Wong TP, Kim RY, Major JC: Spectral domain optical coherence tomography as an effective screening test for hydroxychloroquine retinopathy (o sinal “disco voador”). Clin Ophthalmol 2010, 4:1151-1158.li>Kellner U, Renner AB, Tillack H: Fundus autofluorescence e mfERG para detecção precoce de alterações da retina em pacientes que utilizam cloroquina/hidroxicloroquina. Invest Ophthalmol Vis Sci 2006, 47(8):3531-3538.li>li>Lai TY, Chan WM, Li H, Lai RY, Lam DS: Alterações electromagnéticas multifocais em pacientes que recebem terapia com hidroxicicloroquina. Am J Ophthalmol 2005, 140(5):794-807.
Formato de citação ingerido:
Kam JP. Revisão de EyeRounds.org. 14 de Setembro, 2016; Disponível em: http://EyeRounds.org/cases/139-plaquenil-toxicity.htm.
0 comentários