Obiettivo
La Glasgow Coma Scale (GCS) è stata creata da Graham Teasdale e Bryan Jennett nel 1974. È una scala clinica per valutare la “profondità e la durata della perdita di coscienza e del coma” di un paziente in seguito a una lesione cerebrale acuta. Gli operatori sanitari possono monitorare la reattività motoria, le prestazioni verbali e l’apertura degli occhi del paziente sotto forma di un semplice grafico. Il GCS è lo strumento più comunemente usato a livello internazionale per questa valutazione ed è stato tradotto in 30 lingue. Non deve però essere confusa con la Glasgow Outcome Scale (GOS), che valuta la disabilità persistente dopo un danno cerebrale.
Popolazione interessata
La Glasgow Coma Scale è stata originariamente sviluppata per aiutare a determinare la gravità di un coma o di una disfunzione in seguito a una lesione cerebrale traumatica, ma può essere utile per qualsiasi condizione che porta a una perdita di coscienza. Oggi, è costantemente utilizzata per molte condizioni tra cui l’ictus (emorragia subaracnoidea, emorragia intracerebrale o ictus ischemico), infezioni, convulsioni, ascesso cerebrale, traumi generali, coma non traumatico, overdose e avvelenamento. Può anche essere somministrato in una varietà di impostazioni come il pre-ospedale, l’arrivo al dipartimento di emergenza e nelle ore successive al ricovero, dando la possibilità di monitorare i cambiamenti e le tendenze nella coscienza del paziente nel tempo. Sono state sviluppate scale modificate per l’uso in altre popolazioni. La Glasgow Coma Scale – Extended (GCS – E) include l’uso di una scala di amnesia al fine di evitare la dimissione prematura di pazienti con lieve lesione cerebrale traumatica. Ci sono anche scale modificate sviluppate per l’uso nella popolazione pediatrica. La scala motoria si è dimostrata la più utile per la valutazione sia nei bambini più grandi che nei bambini preverbali quando si studia il trauma contusivo. La ricerca ha indicato che l’utilizzo della sola scala motoria può semplificare il processo di valutazione mantenendo l’accuratezza del punteggio.
Metodo d’uso
Il GCS Assessment Aid ha quattro passi per il processo di valutazione: Controllare, osservare, stimolare, valutare.

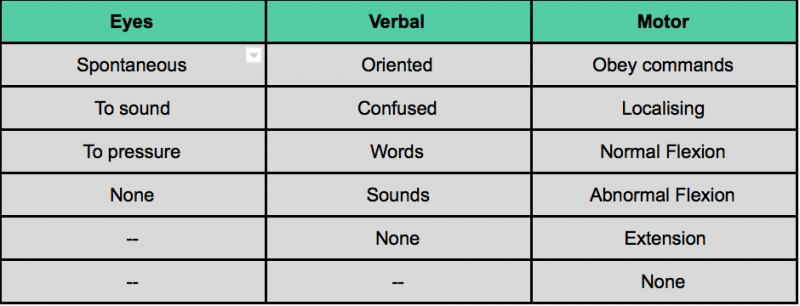
Il valutatore dovrebbe valutare ciascuna delle sottoscale come elencato nell’Assessment Aid. Ogni subscala ha diversi componenti. In base al livello di consapevolezza, viene assegnato un punteggio. Un punteggio più alto indica un maggiore livello di coscienza.
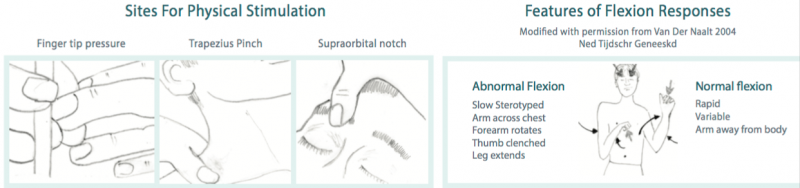
Il GCS utilizza tre siti per la stimolazione. Questo include la pressione delle dita, il pizzico del trapezio e la tacca sopraorbitale. Quando si stimolano queste aree, gli operatori sanitari dovrebbero cercare una delle due risposte: una risposta di flessione anormale o una risposta di flessione normale.
Il National Institute for Health Care and Excellence (NICE) ha pubblicato le linee guida cliniche sulle lesioni alla testa per la valutazione e la gestione precoce. Il NICE raccomanda le seguenti linee guida cliniche:
- Fino a quando un paziente ha raggiunto un punteggio GCS di 15 sul GCS, i pazienti dovrebbero essere osservati ogni mezz’ora.
- Una volta che il punteggio GCS ha raggiunto 15, il paziente dovrebbe essere rivalutato usando il GCS ogni mezz’ora per due ore consecutive.
- Se il punteggio GCS del paziente rimane superiore a 15, il paziente deve essere osservato una volta ogni ora per quattro ore e poi ogni 2 ore dopo.
- Nota: se in qualsiasi momento il punteggio GCS del paziente scende sotto 15, gli operatori sanitari devono tornare ad osservare il paziente ogni mezz’ora.
L’Istituto di Scienze Neurologiche NHS Greater Glasgow and Clyde ha creato un video su YouTube per dimostrare come utilizzare correttamente la misura di risultato.
Evidenza
Affidabilità
L’affidabilità inter-rater della Glasgow Coma Scale totale è p = 0,86. Alcune ricerche hanno suddiviso l’affidabilità inter-rater per ogni subscala. Per il punteggio oculare l’affidabilità inter-rater è p = 0,76, il punteggio verbale è p = 0,67, e il punteggio motorio è p = 0,81. La ricerca per l’affidabilità test-retest non è recente e dovrebbe essere aggiornata, tuttavia, la migliore evidenza disponibile è k = 0,66 – 0,77.
In base a una recente revisione sistematica, il punteggio totale è tipicamente meno affidabile dei singoli componenti con un valore Kappa totale del 77% rispetto ai punteggi oculari, motori e verbali che hanno valori Kappa dell’89%, 94% e 88% rispettivamente.
Validità
La validità della Glasgow Coma Scale è sotto tiro perché molti ospedali somministrano il test mentre i pazienti sono sedati, spesso sottostimando i punteggi dei pazienti. È anche difficile ottenere punteggi accurati quando i pazienti sono intubati. Una recente ricerca ha smentito che l’intubazione generi tassi di sopravvivenza significativamente diversi con il punteggio verbale di r = 0,90 e il punteggio totale di r = 0,97. Il punteggio motorio è costantemente il componente più predittivo della GCS.
Responsività
Alla luce delle migliori prove disponibili, la GCS ha una bassa sensibilità (56,1%) e un’alta specificità (82,2%). Pertanto, ci sono pochissimi falsi positivi che predicono un basso tasso di sopravvivenza in individui sani.
Si sostiene che la GCS non segna accuratamente i pazienti intubati e non valuta i riflessi del tronco encefalico, il che può spiegare la sua bassa capacità predittiva. Una GCS somministrata a 24 ore dopo l’infortunio ha un odds ratio di 0,4 per prevedere la mortalità in ospedale. Quando viene somministrato a 72 ore dopo l’infortunio, l’odds ratio migliora a 0,59 per predire la mortalità in ospedale.
Le prove suggeriscono che la Glasgow Coma Scale ha un’accuratezza del 71% nel predire l’indipendenza funzionale post-infortunio. La GCS ha anche una modesta correlazione con la Disability Rating Scale (-0,28) e la componente cognitiva della Functional Independence Measure (0,37).
Risorse
- L’approccio strutturato di Glasgow alla valutazione della Glasgow Coma Scale
- Linea guida NICE per la valutazione del trauma cranico e la gestione precoce
- Glasgow Outcome Scale
- Glasgow Outcome Scale – Extended
- Traumatic Brain Injury: Physiopedia
- Ictus: Physiopedia
- Disability Rating Scale
- Functional Independence Measure (FIM): Physiopedia
0 commenti